臨床現場で「心肥大」を目にする機会は多いのではないでしょうか。しかし心肥大があるか否かの判断は、なかなか難しいのが現状です。この記事では心肥大(左室肥大/右室肥大)を心電図で判読するポイントを整理するとともに、周辺知識や臨床的意義についても解説します。

心肥大と心拡大の違い
まずは、心肥大の定義についておさらいしましょう。
心肥大はしばしば、心拡大という言葉と混同されることがあります。心拡大は、心臓の内径が大きいことを指すのが一般的です。右・左心房、右・左心室のいずれかが大きくなった状態なので、胸部X線での心胸郭比(CTR)50%以上により診断されます。ただし撮影条件によっては正常例でも心臓が通常より大きく見えてしまうことがあり、注意を要します。
一方、心肥大とは、心臓壁が分厚くなっている状態です。いずれの心房・心室でも起こり得ますが、多くは左心室、次いで右心室での発生が多く、それぞれ左室肥大(LVH)、右室肥大(RVH)と呼ばれます。
心電図で心肥大はわかるのか?
心肥大になると、心臓の収縮力が強まることで起電力が大きくなるため、心電図所見に変化が表れます。
しかし、確定診断のためには心エコー検査が必要です。「心電図で心肥大はわかりますか?」という質問を受けることがありますが、心電図では心室からの起電力が高いことを示しているに過ぎないので、「心肥大の定義を満たすとは言えない」が回答となるでしょう。
とはいえ、心電図検査は短時間でできる簡便な検査であり、心肥大の診断をする第一歩として必要な検査であることはたしかです。
左室肥大でみられる心電図所見
ここからは、実際の所見を見ていきましょう。まずは左室肥大です。主な診断基準とポイントは以下の3点です。
| 【 Sokolow-Lyon基準 】 |
|---|
V1誘導のS波と、V5またはV6誘導のR波の高さの合計が35 mm以上(または aVL誘導のR波との合計が11 mm以上) |
| 【 Romhilt-Estes基準 】 |
|---|
点数制で評価し、5点以上で「明らかな左室肥大」、4点で「おそらく左室肥大」と判断します。
|
| 【 Cornell基準 】 |
|---|
性別によって基準が異なる点に注意が必要です。
|
【左室肥大の心電図所見の例】
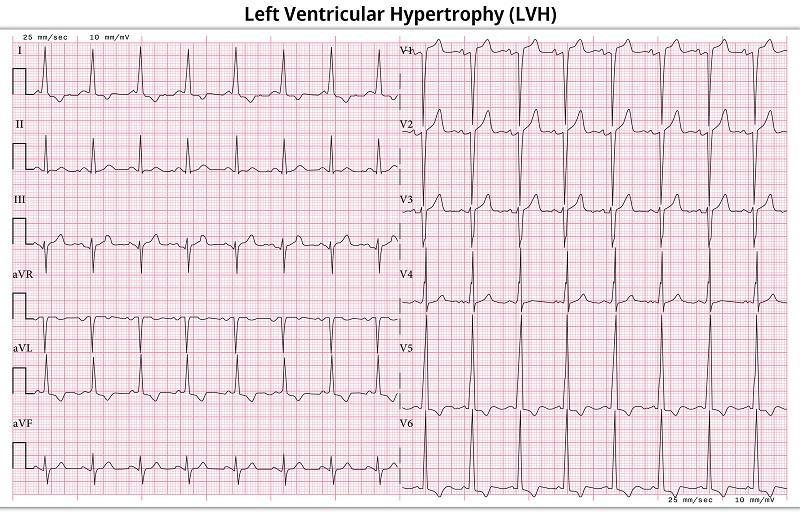
このうち、よく用いられるのはSokolow-Lyon基準だと思います。しかし、以下の注意点があります。
若年者での偽陽性率が高い
Sokolow-Lyon基準による左室肥大所見は、日本人の若年男性では偽陽性率が27%と高いです。そのため30歳以下の男性では、基準値を50 mm以上とするのが妥当という報告もあります*1。年齢に応じた基準値の調整が必要です。
中高年での偽陰性率が高い
中高年では、Sokolow-Lyon基準を単独で用いると偽陰性例が高くなる傾向が報告されています*2。そのためほかの基準との併用が推奨されます。
左室肥大の心電図所見の注意点
心電図で左室肥大を診断する際は、上述したSokolow-Lyon基準の注意点のほかに、年齢・体格・性別などの影響を受けやすいことに注意する必要があります。
年齢の影響
高齢者では、左室肥大の心電図所見が出にくくなる傾向があります。理由として、加齢による胸郭や心臓位置の変化が影響していると考えられます。
体格の影響
体格は、心電図の波形に影響を与えることがあります。たとえば、肥満者では胸壁の厚みが増すため、QRS波の振幅が小さくなる傾向にあり*3、左室肥大の診断基準を満たさないことがあります。
性別の影響
性別により心電図における左室肥大の診断基準が異なり診断が複雑になることがあります。実際、Cornell基準では、男性と女性で異なる基準値が設定されています。
左室肥大の診断をするには
まず念頭に置くのは、心電図での左室肥大所見と実際の左室肥大の存在には、ある程度の乖離があることです。
心電図による左室肥大の診断特異度は高い傾向にありますが、感度は比較的低い傾向にあると報告されています。確定診断のためには画像診断が重要です。
たとえば、ST-T変化を伴う高電位差がある場合は左室肥大の可能性が高いですが、ST-T変化がなければ肥大を認めないことが多い、という経験をされている先生方も少なくないでしょう。胸部X線や心エコー所見を加味し、総合的に判断することが必要です。
X線では、心胸郭比50%を超えるか否か、左第4弓の突出があるかを確認します。心エコーでは、左室壁厚の増大(拡張末期の左室壁厚が11 mm以上)、左室心筋重量の増加(左室心筋重量係数(LVMI)が男性115 g/m2以上、女性95 g/m2以上)などの所見を確認します。さらに血中BNPやNT-proBNPの測定が、診断の助けになることも多々あります。
総合的に左室肥大の所見を認めた場合は、器質的疾患として高血圧性心疾患、肥大型心筋症、大動脈弁狭窄症などの弁膜症、アミロイドーシスなどを念頭に置く必要があります。頻度の高い高血圧性疾患であれば、持続的な血圧上昇(140/90 mmHg以上)を認めるため、診断は比較的容易と思います。肥大型心筋症では、家族歴聴取がキーポイントになるでしょう。弁膜症は心エコー検査が決め手となります。
最近話題のアミロイドーシスの診断はなかなか難しいですが、多臓器障害がないか、心臓MRIによる特徴的な遅延造影パターンの有無、心臓の組織生検によるアミロイド沈着の有無などが決め手となるでしょう。
まとめると、心電図で左室肥大所見を認めた場合は、患者さんの病歴聴取、血圧を含む身体診察、高血圧の有無や持続期間・家族歴・症状の確認が重要です。加えて胸部X線や心エコー検査、血液マーカーの測定結果なども加味する必要があります。
右室肥大でみられる心電図所見
続いて、右室肥大のポイントを見ていきましょう。主な特徴は右軸偏位と、右側胸部誘導(またはⅡ・Ⅲ・aVF誘導)で高いR波(R/S比>1)とST低下(ストレインパターン)、逆に左側胸部誘導ではミラーイメージのため深いS波を示すことです。
【右室肥大の心電図所見の特徴】
- 右房負荷を伴うことが多いため、P波は先鋭化(高さ>2.5 mm)
- 右軸偏位(+110度以上)
- V1誘導:R波がS波よりも大きくなる(R/S比>1)
- V1~3誘導:高いR波
- Ⅰ・aVL・V5・V6誘導:深いS波
- V1~3誘導:ST低下やT波陰性
【右室肥大の心電図所見の例】
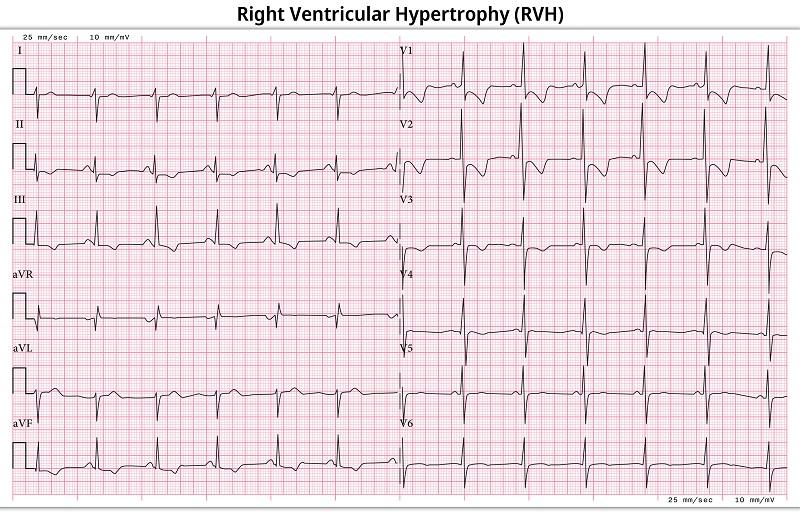
右室肥大の心電図所見の注意点
右軸偏位の所見は、脚ブロックでも認められます。したがって、右室肥大と診断するには心室内伝導障害がないことの確認が必要です。
「脚ブロック」の心電図のポイントは?診断と治療の基本もあわせて確認【専門医解説】
右室肥大の診断をするには
右室肥大は右室に慢性的に圧負荷がかかっている状態ですので、肺動脈圧を高くする疾患を考えることが重要です。自覚症状に加えて、聴診所見や胸部X線・心エコー検査の結果を加味し、背景疾患を総合的に診断します。
原発性肺高血圧症や、二次性肺高血圧症をきたす弁膜症(僧帽弁狭窄症、肺動脈弁狭窄症など)のほか、先天性のFallot四徴症も見逃せません。
まとめ
真の心肥大はさまざまな疾患を背景に生じるため、心電図のみで診断を確定することは困難です。しかし心電図検査は簡便で、非侵襲的な方法として広く用いられています。診断基準をおさえながら、スクリーニングの入り口として活用することは、心臓疾患の早期発見に役立つ有意義な手法と言えるでしょう。