地域医療において、かかりつけ医が重要な役割を担っていることは言うまでもないでしょう。2025年4月から、"地域完結型"の医療・介護提供体制の構築を目指し、かかりつけ医の機能を可視化する「かかりつけ医機能報告制度」が始まります。この記事では制度の概要について、本稿執筆時点で発表されている情報をもとに、開業医・勤務医が何を意識すれば良いか解説します。

執筆者:三田 大介
「かかりつけ医機能報告制度」とは
「かかりつけ医機能報告制度」とは、かかりつけ医機能の有無や内容を、都道府県知事に報告することを医療機関に定める制度です。すべての病院・診療所(特定機能病院と歯科医療機関を除く)を対象に、2025(令和7)年4月より施行されます。
社会の高齢化に伴って医療・介護需要は増す一方、人的リソースは限られるため、効率的に医療を提供するための政策が重要になっています。都道府県を中心とする各自治体が医療機関の「かかりつけ医機能」の実態を把握し、十分な医療機能を確保するための具体的方策を検討していくことを目的に、かかりつけ医機能報告制度が導入されました。
「かかりつけ医機能報告制度」の背景

そもそも、なぜかかりつけ医機能を自治体に報告する必要があるのでしょうか。厚生労働省の資料*1では、かかりつけ医機能を確保・強化する背景を以下の3つの側面で説明しています。順に見ていきましょう。
①人口動態(の変化)
②医療需要の変化
③マンパワー(の減少)
①人口動態の変化
ご存知の人も多いと思いますが、日本は世界一の高齢化国です。2024年の推計では、総人口1億2,376万人に対して高齢者は3,625万人であり、総人口に占める割合(高齢化率)は29.3%と報告されました*2。高齢者人口・高齢化率ともに、これまでで最も高い数値です。
ちなみに、高齢化率で日本に続くのはマルティニークの25.3%(総人口34万人)、プエルトリコ24.7%(同324万人)、イタリア24.6%(同5,934万人)であり*2、日本が断然高いことがわかります。
今後、日本の総人口は減少していきますが、対して高齢化率はどんどん上昇していきます。第2次ベビーブーム期に生まれた世代が65歳以上となる2040年には高齢化率は34.8%、2045年には36.3%と推定されています*2。
②医療需要の変化
日本全体の入院患者数は、2040年にピークを迎えると見込まれています。しかし2次医療圏単位で見ると、2020年までに98、2035年までに236の医療圏で、ピークを迎えると推定されています*1。地域ごとに差があるため、必要な対策も異なります。
一方、外来は2025年に、在宅医療は2040年に、患者数のピークを迎えると見込まれています*1。
入院・外来・在宅のどの場面でも、患者さんに占める高齢者の割合は今後も増加していきます*1。高齢の患者さんは要介護の人も多く、医療と介護の複合的な需要(ニーズ)が高まると予想されています。
高齢者の割合が高いということは、死亡者数が多いということでもあります。死亡への対応が増えていく点も、医療需要の変化の一つと言えるでしょう。
③マンパワーの減少
総人口が減り高齢化率が上がるということは、生産年齢人口(15~64歳)が減るということです。2024年の生産年齢人口は7,310万人(総人口の59.3%)ですが、2040年には6,213万人(55.0%)となり*1、数・割合ともに減少すると推測されています。
このことは、社会で働く人が減少するだけでなく、働く人の高齢化も問題となります。医療機関で勤務する医師は増加傾向ではありますが、そのうち病院では18%、診療所では53%の医師が60歳以上です。平均年齢も病院では45.4歳、診療所は60.4歳であり*1、医療を提供する側の高齢化も進んでいます。
拡大する医療需要に対して、いかにして人材を確保するか、医療を効率的に提供していくかが、今後の日本社会ではますます重要と言えます。
「かかりつけ医機能報告制度」の位置付け
こうした社会の変化に対応すべく、2023(令和5)年に成立したのが「全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律」です。以下の内容が盛り込まれています。
- こども・子育て支援の拡充
- 高齢者医療を全世代で公平に支え合うための高齢者医療制度の見直し
- 医療保険制度の基盤強化等
- 医療・介護の連携機能及び提供体制等の基盤強化
厚生労働省「全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律(令和5年法律第31号)の成立について」(2023年6月)p.2より引用
https://www.mhlw.go.jp/content/12401000/001114697.pdf(2025年3月24日閲覧)
「4.医療・介護の連携機能及び提供体制等の基盤強化」の中にかかりつけ医機能報告制度の内容が含まれており、以下のように言及されています。
かかりつけ医機能について、国民への情報提供の強化や、かかりつけ医機能の報告に基づく地域での協議の仕組みを構築し、協議を踏まえて医療・介護の各種計画に反映する。
厚生労働省「全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律(令和5年法律第31号)の成立について」(2023年6月)p.2より引用
https://www.mhlw.go.jp/content/12401000/001114697.pdf(2025年3月24日閲覧)
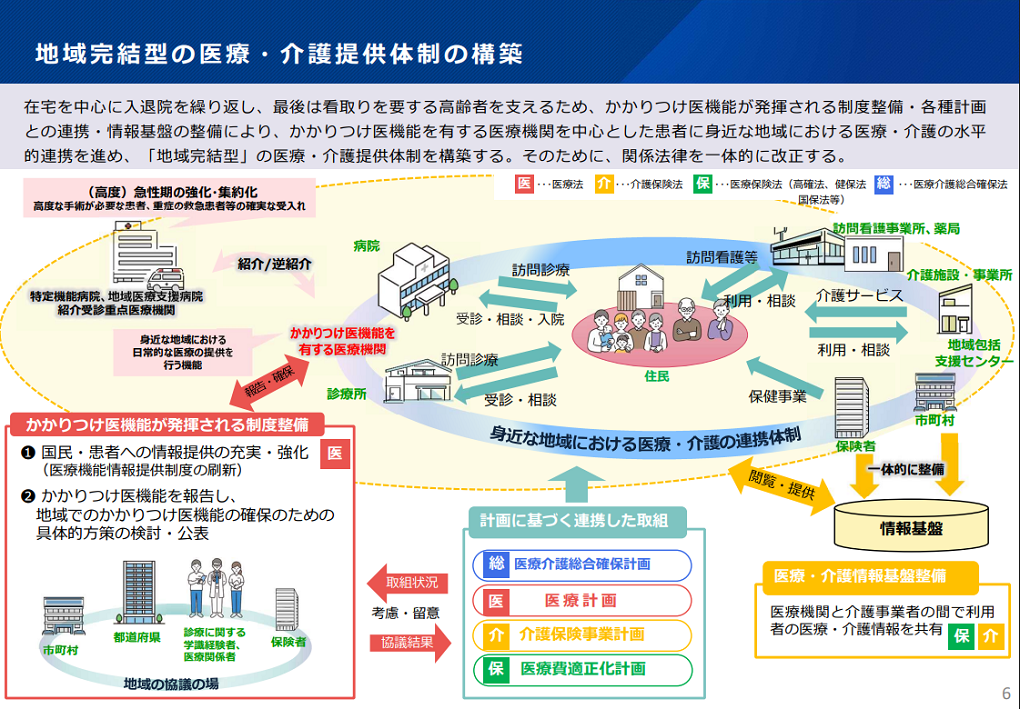
厚生労働省「かかりつけ医機能が発揮される制度整備の施行に向けた検討について」(第102回社会保障審議会医療部会資料)(2023年9月)p.6より
https://www.mhlw.go.jp/content/10801000/001232993.pdf(2025年3月24日閲覧)
全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律の施行に伴う関係政令の整備等及び経過措置に関する政令(令和六年政令第八号)|e-Gov 法令検索
全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律(令和5年法律第31号)の成立について|厚生労働省
「かかりつけ医機能報告制度」に関連する業務
かかりつけ医機能報告制度に関連する業務には、大きく分けて以下の2つがあります。
- 報告業務
- 協議の場
1.報告業務
都道府県への報告そのものに関連する業務です。報告には「医療機関等情報支援システム」(G-MIS)の利用が想定されています。別途導入されている「医療機能情報提供制度」と同じ時期・手法で運用することで、現場の負担を抑える狙いがうかがえます。
報告が必要な機能として、「1号機能」と「2号機能」があります。
1号機能
1号機能は、以下のように定められています。
<具体的な機能(1号機能)>
継続的な医療を要する者に対する発生頻度が高い疾患に係る診療を行うとともに、継続的な医療を要する者に対する日常的な診療において、患者の生活背景を把握し、適切な診療及び保健指導を行い、自己の専門性を超えて診療や指導を行えない場合には、地域の医師、医療機関等と協力して解決策を提供する機能
厚生労働省「かかりつけ医機能報告制度に係る第1回自治体向け説明会」(2024年10月)資料 p.26より引用
https://www.mhlw.go.jp/content/10800000/001452509.pdf(2025年3月24日閲覧)
継続的な診療だけでなく、患者さんの背景を把握することや、他医師・医療機関と協力すること、すなわち「地域連携」が明記されているのが興味深いですね。
報告事項として求められているのは、以下のような内容です。
- 「具体的な機能」を有すること
- 「報告事項」について院内掲示していること
- かかりつけ医機能に関する研修修了者や総合診療専門医の有無
- 17の診療領域ごとの一次診療の対応可否
- 患者さんからの相談に応じることができること
出典:厚生労働省「かかりつけ医機能報告制度に係る第1回自治体向け説明会」(2024年10月)資料 p.26(一部編集)
https://www.mhlw.go.jp/content/10800000/001452509.pdf(2025年3月24日閲覧)
「17の診療領域」と各領域に付随する疾患(案)は、以下のとおりです。領域は診療科に近い分け方になっており、疾患にはcommon diseaseが並んでいます。
| 領域 | 皮膚・形成外科、神経・脳血管、精神科・神経科、眼、耳鼻咽喉、呼吸器、消化器系、肝・胆道・膵臓、循環器系、腎・泌尿器系、産科、婦人科、乳腺、内分泌・代謝・栄養、血液・免疫系、筋・骨格系及び外傷、小児 |
|---|---|
| 疾患(案) | 高血圧、腰痛症、関節症、かぜ・感冒、脂質異常症、下痢・胃腸炎、がん、不安・ストレス、認知症、心不全、貧血 など(一部抜粋) |
出典:厚生労働省「かかりつけ医機能報告制度に係る第1回自治体向け説明会」(2024年10月)資料 p.26(一部編集)
https://www.mhlw.go.jp/content/10800000/001452509.pdf(2025年3月24日閲覧)
2号機能
1号機能にかかる報告事項がいずれも「可」の場合、「1号機能を有する医療機関」として2号機能の報告が必要です。
2号機能で定められている「具体的な機能」は、以下の4つです。
<具体的な機能(2号機能)>
1.通常の診療時間外の診療
2.入退院時の支援
3.在宅医療の提供
4.介護サービス等と連携した医療提供
厚生労働省「かかりつけ医機能報告制度に係る第1回自治体向け説明会」(2024年10月)資料 p.27より引用
hhttps://www.mhlw.go.jp/content/10800000/001452509.pdf(2025年3月24日閲覧)
報告事項の中には、該当する診療報酬項目や加算の算定状況、特定機能病院からの紹介患者数など、具体的な実績も含まれます。
報告を求めるかかりつけ医機能の内容|厚生労働省
医療機関等情報支援システム(G-MIS):Gathering Medical Information System|厚生労働省
医療機能情報提供制度について(医療機関向けページ)|厚生労働省
▼患者背景の把握、地域連携などに関する記事はこちら
高齢者総合機能評価(CGA)とは?21年ぶり新ガイドラインの概要・評価項目や診療報酬加算を解説
地域医療構想の現状は?2025年以降の取り組みについても解説
地域包括ケアシステムとは?医師に求められる役割
病診連携とは?地域連携との関連、取り組みの実例や今後の展望【現役医師解説】
2.協議の場
「協議の場」とは、かかりつけ医機能報告をふまえた協議を、市町村などと連携しながら円滑に進め、必要な具体的方策を検討・推進していくための"会議体"です。
協議の場では、各課題に対して、まず医療・介護・住民などのさまざまな視点から、背景や要因を考えます。次に、地域で目指すべき姿を確認し、「誰」が「誰」に「何をするか」という対策と役割分担、それにより期待できる効果について議論します。目的や課題に対して「地域のキーパーソンは誰か」という視点をふまえ、当事者に参加してもらうことが重要視されています。
地域医療構想調整会議や地域ケア会議など、既存の場(会議)を活用することもできます。
「かかりつけ医機能報告制度」の施行スケジュール
かかりつけ医機能報告制度の下では、毎年11月ごろから、厚生労働省が「NDBデータ」の抽出と取り込みを行い、医療機関に報告依頼を出します。1月から3月にかけて、医療機関からの報告を受領し、報告が提出されない場合は催促を行います。
年度が変わった4月からは、G-MISのデータを抽出し、報告内容の分析に入ります。2025年度から、このスケジュールで運用が始まる予定です。
本格運用に向けて、厚生労働省はガイドラインや事例集の作成、省令・告示などの改正、報告システムの改修に向けた準備や説明会などを実施しています。ガイドラインについては「かかりつけ医機能の確保に関するガイドライン」として、2025年3月末をめどに公表される見込みです*3。
都道府県レベルでも、運用体制の構築や、市町村ごとの協議の場をどのように設けるか、課題は何かといった現状把握が進められています。

厚生労働省「かかりつけ医機能が発揮される制度整備の施行に向けた検討について」(第102回社会保障審議会医療部会資料)(2023年9月)p.11より
https://www.mhlw.go.jp/content/10801000/001232993.pdf(2025年3月24日閲覧)
「かかりつけ医機能報告制度」で医師が意識したいこと

先述のとおり、かかりつけ医機能報告制度は特定機能病院・歯科医療機関以外のすべての医療機関を対象としています。開業医であれば報告業務に直接対応する可能性がありますし、勤務医でも疾患への対応可否などの報告を求められるケースがあると考えられます。つまり、多くの医師がかかわる可能性の高い制度と考えて良いでしょう。
1号機能の報告には、「かかりつけ医機能研修修了者の有無」が含まれています。この研修は、日本医師会がかかりつけ医としての能力を維持・向上するために設けているもので、基本研修(総論、症候論、継続的なケア)、応用研修(かかりつけ医の倫理、医療保険と介護保険、地域包括ケアシステムの構築、多疾患合併症例など)、実地研修で構成されています。かかりつけ医としての知識を深めることができるだけでなく、今後は報告制度にもかかわるため、興味のある人は受講を検討してみても良いでしょう。ほかに、全日本病院協会の「総合医育成プログラム」、日本病院会の「病院総合医育成事業」も、関連制度として紹介されています*4。
かかりつけ医機能報告制度だけでなく、新たな地域医療構想や電子カルテ情報共有サービスなど、医療課題に関する議論はさまざま展開されています。情報をうまく集めつつ、自身の所属する医療機関が地域でどのような役割を担うのか、自分は医師としてどのようなことができるのかを考えることで、地域への貢献だけでなく自身の価値を高めることにもつながると言えるのではないでしょうか。
まとめ

この記事では、2025年度から始まる「かかりつけ医機能報告制度」について紹介しました。制度の影響を受けるのは、地域の診療所だけではなく、かかりつけ医機能を有するすべての病院です。地域における役割と展望を再確認しながら、今後も関連情報に注目していきましょう。






